Клинический пример №20. Диагноз: Внутримозговая опухоль правой теменной доли. Симптоматическая фокальная эпилепсия с вторично генерализованными судорожными пароксизмами
Пациентка поступила в отделение № 4 (онкологическое) ФЦН г. Новосибирска 01.10.2014г с жалобами на частые генерализованные эпиприступы, периодическую головную боль.
Анамнез заболевания: Считает себя больной около 4 лет, когда впервые возник генерализованный эпиприступ. При проведении МРТ головного мозга выявлена внутримозговая опухоль правой теменной доли. На фоне проводимой противосудорожной терапии частота эпиприступов снизилась. Пациентка наблюдалась у нейрохирурга. В связи с расположением опухоли в проекции пре- и постцентральной извилин, высоким риском получения неврологического дефицита от оперативного лечения было решено воздержаться. Проводилась коррекция противосудорожной терапии. С 2014 г – учащение приступов до нескольких в неделю. На контрольных МРТ – увеличение размеров образования. Консультирована нейрохирургом ФЦН, госпитализирована для оперативного лечения.
Анамнез жизни: без особенностей.
Объективный статус: Общее состояние удовлетворительное. Положение активное. Правильного телосложения, удовлетворительного питания. Кожные покровы обычной окраски, чистые. Дыхание через нос свободное, в легких дыхание везикулярное, хрипов нет. ЧДД 16 в мин. Тоны сердца ритмичные, АД 125/80 мм рт ст, ЧСС 72 в мин. Живот обычной формы, при пальпации мягкий, безболезненный во всех отделах. Физиологические отправления в норме
Неврологический статус: сознание ясное, поведение спокойное, адекватна осмотру, ориентирована. Нарушений речи не выявлено. Зрачки средних размеров, равны, фотореакция живая. Нистагма нет. Движения глазных яблок в полном объеме. Лицо иннервировано симметрично, язык по средней линии. Бульбарный синдром отсутствует. Мышечный тонус в конечностях достаточный. Сухожильные рефлексы с рук, ног живые, без разницы по сторонам. Силовых парезов нет. Нарушений чувствительности не выявлено. В позе Ромберга пошатывается, ПНП выполняет с интенцией. Патологических и менингеальных знаков нет
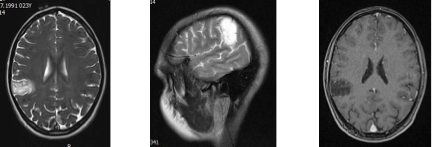
Клинический диагноз: Внутримозговая опухоль правой теменной доли. Симптоматическая фокальная эпилепсия с вторично генерализованными судорожными пароксизмами.
Учитывая локализацию опухоли в правой теменной доле с инфильтрацией кортикальных и субкортикальных отделов (возможная локализация постцентральной извилины), риск развития в послеоперационном периоде двигательного неврологического дефицита или нарушений чувствительности, пациентку решено было оперировать с нейрофизиологическим мониторингом и интраоперационным пробуждением – Awake surgery.
02.10.2014г выполнена операция: Краниотомия в правой теменной области. Микрохирургическое удаление внутримозговой опухоли правой теменной доли с нейрофизиологическим мониторингом и интраоперационным пробуждением.
Была выполнена стандартная краниотомия в проекции расположения опухоли. Произведено вскрытие ТМО, после чего пациентка выведена из наркоза, с ней установлен словесный контакт. В проекции постцентральной извилины обнаружена опухоль, выходящая на поверхность. Произведено картирование коры правой теменной доли в проекции опухоли и прилежащих к ней отделах с целью определения функциональной двигательной зоны. В проекции опухоли двигательных зон не обнаружено. При помощи микрохирургического инструментария, операционного микроскопа, под нейронавигационным и электрофизиологическим контролем, УЗА, опухоль удалена в пределах видимых границ (опухоль имела мягко-эластическую консистенцию, светло-серого цвета, без чётких границ с окружающим мозгом). Общий размер удалённой опухоли составил 4,0*3,5*2,5 см. Фрагменты опухоли отправлены на гистологическое исследование. Удаление опухоли совершалось поэтапно с картированием коры и белого вещества через каждые 5-7 мм по всей поверхности. За время тестирования двигательных и чувствительных нарушений зарегистрировано не было. Гемостаз и ушивание раны осуществлено по общепринятым принципам.
Время операции: 2 ч. 30 минут. Кровопотеря: 50 мл
Анестезиологическое пособие: комбинированная многокомпонентная сбалансированная анестезия с использованием ИВЛ через ларингеальную маску и интраоперационным пробуждением.
Анестезиологическое пособие осуществлялось по схеме asleep – awake – awake. Индукция в наркоз обеспечена внутривенным введением пропофола и малых доз фентанила, установлена ларингеальная маска, миорелаксация не проводилась. Выполнена регионарная анестезия скальпа, блокады надблокового и надглазничного нервов с обеих сторон, инфильтрационная анестезия мест установки скобы Мейфилда и области разреза. До момента вскрытия ТМО проводилась ингаляционная анестезия. Мониторинг глубины наркоза – энтропия. После вскрытия ТМО на фоне восстановления сознания и спонтанного дыхания удалена ларингеальная маска. На этапах картирования коры, удаления опухоли и ушивания раны проводилась седация с помощью постоянного внутривенного введения дексмедетомидина, анальгезия обеспечивалась инфузией ненаркотических и болюсным введением минимальных доз наркотических анальгетиков.
Интраоперационный мониторинг включал в себя: неинвазивное АД, пульсоксиметрию, ЭКГ, энтропию, контроль EtCO2 (на стадии asleep), контроль диуреза.
Неврологический интраоперационный мониторинг. Перед операцией пациентка была осмотрена неврологом, определён её подробный неврологический статус. Во время операции на всех этапах удаления опухоли неврологом контролировалась двигательная и чувствительная сфера пациентки топически соответствующая локализации опухоли. Мышечная сила оценивалась со средней периодичностью 1 раз в минуту путём объективного осмотра и по качеству выполнения инстукций. Сенсорная сфера оценивалась по субъективным жалобам и объективному осмотру со средней периодичностью 1 раз в 5 минут. За время работы на головном мозге эпизодов снижения силы и чувствительных нарушений не было.
Интраоперационный нейрофизиологический мониторинг. Во время оперативного вмешательства пациентке проводился мониторинг функции кортикоспинального тракта: транскраниальная (tcMEP=transcranial MEP); картирование функциональных зон коры головного мозга и проводящих путей белого вещества в области оперативного вмешательства (DCS=direct cortical stimulation).
Для проведения картирования коры головного мозга с целью определения расположения функционально значимых зон проводилась прямая электрическая стимуляция коры головного мозга при помощи биполярного стимулирующего электрода (сила стимула 3мА, длительность 0,05мА, 50Гц), регистрирующие электроды установлены на m.adductor pollicis sinister et dexter, m. quadriceps femoris sinister et dexter, m. tibialis anterior sinister et dexter.
При стимуляции коры головного мозга в зоне оперативного вмешательства после вскрытия ТМО до начала удаления образования вызванного моторного ответа с мышц-мишеней не получено, изменений чувствительности не получено. Что говорит об отсутствии моторной и сенсорной зон в области оперативного вмешательства.
В дальнейшем при проведении прямой электрической стимуляции коры и подлежащего белого вещества во время удаления образования нарушений моторной функции не зарегистрировано, сенсорных нарушений не обнаружено. Что говорит о сохранности этих функций после удаления образования.
По данным tcMEP во время оперативного вмешательства амплитудно-временные параметры вызванных моторных ответов сохранялись на исходном дооперационном уровне и существенно не менялись. Что говорит о сохранности функции кортико-спинального тракта во время и после удаления образования.
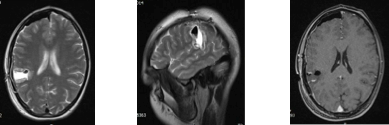
МРТ головного мозга после операции (03.10.2014г) показало отсутствие видимых остатков опухоли.
Гистологическое заключение: олигоастроцитома, Grade 2
Послеоперационное течение гладкое. В неврологическом статусе без очаговой и общемозговой симптоматики. Пациентка выписана на 7-е сутки после операции в удовлетворительном состоянии.
В данном случае мы использовали Awake surgery для определения функциональной двигательной и чувствительной зон коры головного мозга, чтобы избежать их травматизации при удалении опухоли. Во всём мире хирургия в сознании является «золотым» стандартом, позволяющим точно определить эти зоны и сохранить их функцию, не приводя к появлению неврологического дефицита.
























