Клинический пример №19. Жалобы: генерализованные судорожные приступы с частотой до нескольких в месяц, периодические головные боли
Анамнез заболевания: считает себя больной с 2011г., когда впервые возник генерализованный эпиприступ. При обследовании выявлена внутримозговая опухоль левой височной доли. Консультирована нейрохиргом по месту жительства (Сахалинская область), от предложенного оперативного лечения в связи с высоким риском неврологического дефицита воздержалась. Наблюдалась у невролога, была назначена противосудорожная терапия. На этом фоне отмечалось урежение частоты приступов до 2-3 р/год. При контрольном обследовании по МРТ головного мозга от 2014г выявлено увеличение размеров внутримозговой опухоли. Консультирована нейрохирургом ФЦН, госпитализирована для оперативного лечения.
Анамнез жизни: без особенностей.
Объективный статус: Общее состояние удовлетворительное. Положение активное. Правильного телосложения, удовлетворительного питания. Кожные покровы обычной окраски, чистые. Дыхание через нос свободное, в легких дыхание везикулярное, хрипов нет. Тоны сердца ритмичные, АД 120/80 мм рт ст, ЧСС 64 в мин. Живот обычной формы, при пальпации мягкий, безболезненный во всех отделах. Физиологические отправления в норме.
Неврологический статус: сознание ясное, поведение спокойное, адекватна осмотру, ориентирована. Зрачки средних размеров, равны, фотореакция живая. Ослаблена конвергенция глазных яблок, в крайних отведениях горизонтальный м/размашистый нистагм. Лицо иннервировано симметрично, язык прямо. Афатических расстройств нет. Мышечный тонус в конечностях достаточный. Сухожильные рефлексы несколько оживлены, без разницы по сторонам. В позе Ромберга покачивает в стороны, ПНП выполняет с интенцией с 2-х сторон. Патологических и менингеальных знаков нет.
МРТ головного мозга с контрастированием от 05.09.2014г.: МР картина объемного образования левой височной доли размерами 34х49х33мм, не накапливающая контрастное вещество.
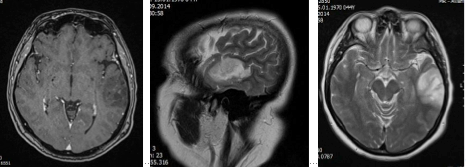
Клинический диагноз: Внутримозговая опухоль левой височной доли. Симптоматическая эпилепсия, вторично генерализованные судорожные пароксизмы.
Учитывая локализацию опухоли в левой височной доли с инфильтрацией кортикальных и субкортикальных отделов средней и верхней височных извилин (возможная локализация зоны Вернике), риск развития в послеоперационном периоде афатических нарушений, пациентку решено было оперировать с нейрофизиологическим мониторингом и интраоперационным пробуждением – Awake surgery.
08.09.2014г выполнена операция: Краниотомия в левой височной области. Микрохирургическое удаление внутримозговой опухоли левой височной доли с нейрофизиологическим мониторингом и интраоперационным пробуждением.
Была выполнена стандартная краниотомия в проекции расположения опухоли. Произведено вскрытие ТМО, после чего пациентка пробуждена. В проекции средней и верхней височной извилин обнаружена опухоль, выходящая на поверхность. Произведено картирование коры левой височной доли в проекции опухоли и прилежащих отделах височной доли с целью определения функциональной зоны речи. Таких зон в проекции опухоли не обнаружено. При помощи микрохирургического инструментария, операционного микроскопа, под нейронавигационным и электрофизиологическим контролем, УЗА, опухоль удалена в пределах видимых границ (опухоль имела мягко-эластическую консистенцию, светло-серого цвета, без чётких границ с окружающим мозгом). Общий размер удалённой опухоли составил 5,0*4,0*4,0 см (фрагменты отправлены на гистологическое исследование). Удаление опухоли совершалось поэтапно с картированием коры и белого вещества через каждые 5-7 мм удаления опухоли по всей поверхности. За время тестирования двигательных и речевых нарушений зарегистрировано не было. Гемостаз и ушивание раны осуществлено по общепринятым принципам.
Время операции: 3 ч. 25 минут. Кровопотеря: 50 мл
Интраоперационный нейрофизиологический мониторинг. Во время оперативного вмешательства пациентке проводился мониторинг функции кортикоспинального тракта: транскраниальная (tcMEP=transcranial MEP) и прямая электрическая стимуляция моторной зоны коры головного мозга (dMEP=direct MEP); картирование функциональных зон коры головного мозга и проводящих путей белого вещества в области оперативного вмешательства (DCS=direct cortical stimulation), мониторинг ЭЭГ.
При стимуляции коры головного мозга в зоне оперативного вмешательства после вскрытия ТМО до начала удаления образования вызванного моторного ответа с мышц-мишеней не получено, изменений чувствительности не получено, нарушений речевых функций (счет, название предметов и понимание обращенной речи) не выявлено. Что говорит об отсутствии моторной, сенсорной и речевой зон в области оперативного вмешательства.
В дальнейшем при проведении прямой электрической стимуляции коры и подлежащего белого вещества во время удаления образования нарушений моторной функции не зарегистрировано, сенсорных нарушений не обнаружено, нарушений речевых функций не выявлено. Что говорит о сохранности этих функций после удаления образования.
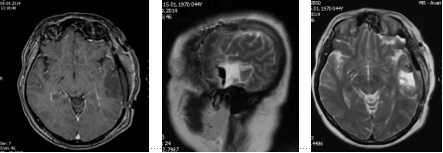
МРТ головного мозга после операции (09.09.2014г) показало отсутствие видимых остатков опухоли.
Гистологическое заключение: анапластическая олигоастроцитома, Grade 3.
Послеоперационное течение гладкое. В неврологическом статусе без очаговой и общемозговой симптоматики. Пациентка выписана на 7-е сутки после операции с рекомендациями обратиться в онкологу по месту жительства для назначения адъювантной терапии.
Данный случай представлен как иллюстрация возможностей современной нейрохирургии, интраоперационной нейрофизиологии и анестезиологии в лечении глиом, расположенных в функционально значимых зонах головного мозга. При этом Awake surgery (хирургия в сознании) является «золотым» стандартом, позволяющим точно определить эти зоны и сохранить их функцию, не приводя к стойкому и грубому неврологическому дефициту.
























