Клинический пример №17. Неврологический статус. При клинико-неврологическом исследовании выявлено двухсторонний парез языкоглоточного нерва, спастический парапарез до 3 баллов в руках, 4 баллов в ногах, сенситивная атаксия
При поступлении жалобы: ограничение движений в шейном отделе позвоночника, боль в шейном отделе позвоночника возникающую при крайних поворотах в шейном отделе позвоночника; на нарастающую слабость в конечностях, больше слева, затруднение при ходьбе (не может контролировать ходьбу); изменение голоса, затруднение при глотании.
История заболевания. С раннего возраста на амбулаторных поликлинических осмотрах была выявлена аномалия развития краниовертебрального перехода. Однако, учитывая отсутствие клинических проявлений, находился на динамическом наблюдении. С сентября 2013 г. отметил появление нарастающей слабости в руках, затем в ногах, после чего присоединилось изменение тембра голоса и затруднение при глотании.
Неврологический статус. При клинико-неврологическом исследовании выявлено двухсторонний парез языкоглоточного нерва, спастический парапарез до 3 баллов в руках, 4 баллов в ногах, сенситивная атаксия.
Данные исследований: по результатам рентгенологического обследования (рис.1) выявлено:
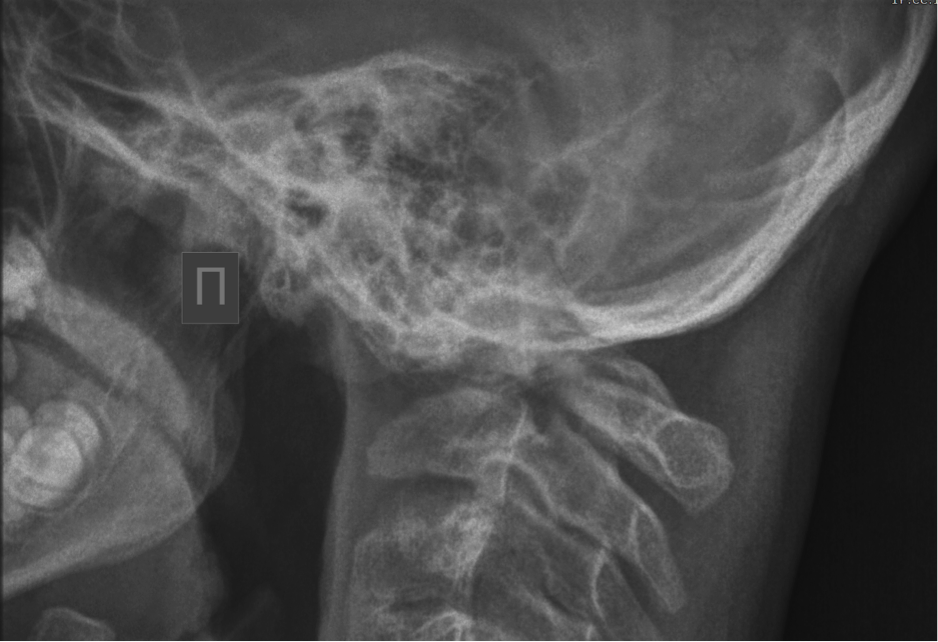
Рисунок 1. Боковая рентгенограммы пациента К. стрелками обозначены: А – верхушка зубовидного отростка С2 позвонка; Б – передний край чешуи затылочной кости; В – самая нижняя часть чешуи затылочной кости.
Можно судить о высоком стоянии зубовидного отростка С2 позвонка. Высокое стояние пирамид не позволяет по краниограммам достоверно идентифицировать другие краниометрические показатели.
По результатам КТ исследования (рис.2) выявлено: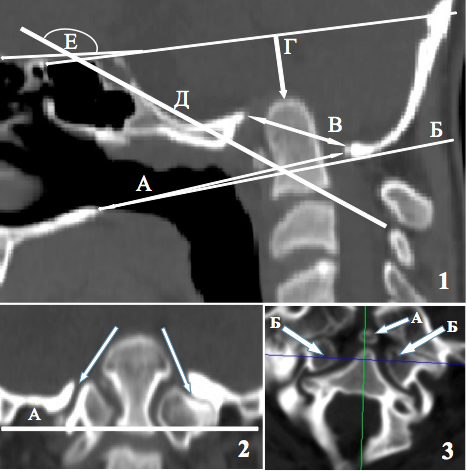
Рисунок 2. КТ исследование: 1) реконструкция срединно-сагиттальной томограммы, на томограмме указаны: А – линия Чемберлена; Б – линия Мак Грегора; В – линия Мак Рея; Г – индекс Клауса; Д – линия Вакенгейма; Е – сфенобазиллярный угол Валькера, впереди зубовидного отростка видна дуга атланта (пояснения в тексте); 2) реконструкция фронтальной томограммы на уровне верхушки зубовидного отростка С2 позвонка, на томограмме указаны: А – линия Фишгольда; стрелками указаны деформированные атлантоокципитальные суставы, ввернутые в полость черепа; 3) реконструкция аксиальной томограммы на уровне верхушки зубовидного отростка С2 позвонка, на томограмме указаны: А – остаток передней дуги атланта (элементы задней дуги отсутствуют полностью), Б – мыщелки атланта.
Проведенное МСКТ-исследование позволило достоверно верифицировать краниометрические показатели на основании которых можно судить о наличии сложной краниовертебральной патологии. В данном случае имеется сочетание базиллярной импрессии 1 тип (по Atul Goel), платибазии 2 степени (сфенобазиллярный угол Валькера 150 гр.) и аплазия дуг атланта. Учитывая дополнительное «вворачивание» основания черепа внутрь, можно констатировать конвексобазию.
По результатам МРТ исследования (рис.3) выявлено:
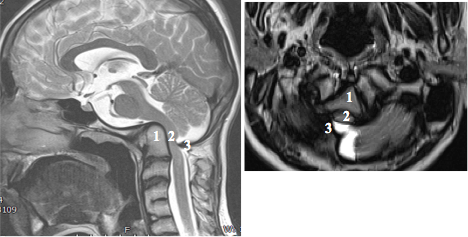
Рисунок 3. МРТ исследование: 1) реконструкция срединно-сагиттальной томограммы, на томограмме указаны: 1 – зубовидный отросток С2 позвонка; 2 – ствол головного мозга; 3 задний край БЗО; 2) реконструкция аксиальной томограммы на уровне верхушки зубовидного отростка С2 позвонка, на томограмме указаны: 1 – зубовидный отросток С2 позвонка; 2 – ствол головного мозга; 3 задний край БЗО.
На МР томограммах визуализируется сдавление ствола головного мозга и верхних отделов спинного мозга костными структурами краниовертебральной области.
На основании результатов клинико-неврологического обследования и данных нейровизуализационных методов исследования пациенту был выставлен диагноз: конвексобазия, синдром Клиппель-Фейля, агенезия атланта, базиллярная импрессия аксиса 1 тип, платибазия, тетрапарез, бульбарный синдром.
Учитывая наличия у пациента признаков компрессии ствола головного и мозга и верхних отделов спинного мозга костными структурами: верхушкой зуба С2 позвонка спереди и краем чешуи затылочной кости сзади, пациенту было показано оперативное вмешательство направленное на ликвидацию компрессии мозговых структур. Однако указанные костные элементы выполняют опорную функцию черепа, и их резекция предполагает потерю стабильности краниовертебрального перехода, в связи с чем необходимо создание жесткой фиксации черепа с шейным отделом позвоночника.
Этапность оперативного лечения выбрана исходя из необходимости в первую очередь декомпрессии стволовых структур спереди посредством трансоральной резекции зуба С2 позвонка и последующим задним, декомпрессивным вмешательством, в виде резекции чешуи БЗО с последующим жестким окципитоспондилодезом системой Mountenear. Данное решение обусловленно тем, что выполнение задней декомпрессивно-стабилизирующей операции могло вызвать усиление компрессии сосудисто-нервных структур спереди и, соответственно, нарастание неврологической симптоматики. Также выполнение окципитоспондилодеза могло вызвать неадекватное соотношение орально-вертебрального комплекса в связи с чем трансоральный доступ с использованием ранорасширителя Крокорда сопровождался бы техническими сложностями и соответственно ухудшением прогноза лечения.
Первым этапом оперативного лечения была выполнена трансоральная резекция зубовидного отростка с использованием ранорасширителя Крокорда (рис.4).
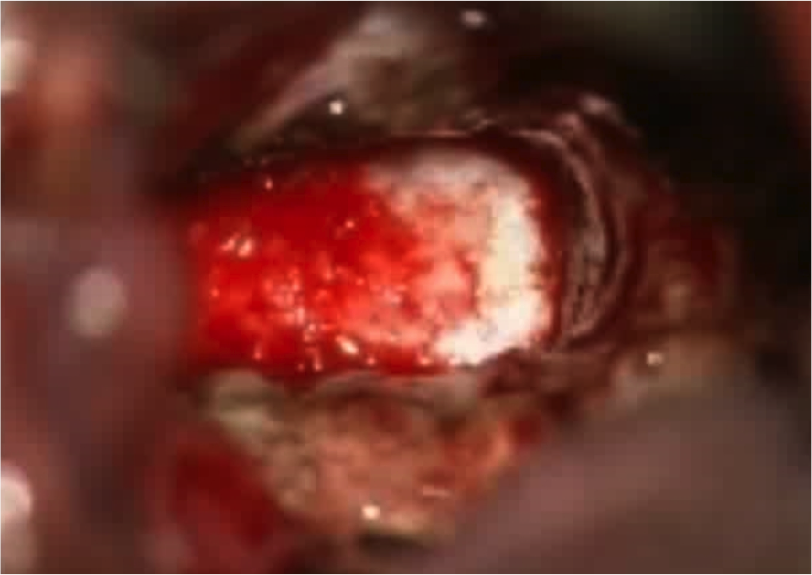
Рисунок 4. Интраоперационная фотография, стрелками указаны: 1 - мягкие ткани задней стенки глотки, 2 – оставшиеся боковые отделы зубовидного отростка С2 позвонка, 3 – связки задней поверхности зубовидного отростка.
Затем пациента, с головой фиксированной скобой Мейфилда, перевернули на живот и выполнен второй этап хирургического вмешательства: резекция края чешуи затылочной кости и окципитоспондилодез системой Mountaineer: С0-С3-С4-С5-С6. Для восстановления проходимости дыхательных путей в конце оперативного вмешательства в конце было произведено наложение трахеостомы.
Контрольные снимки.
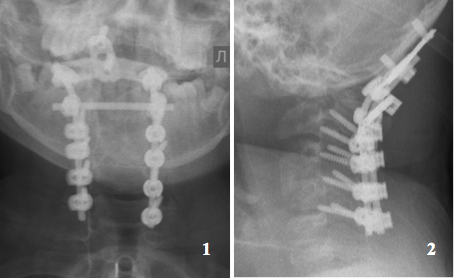
Рисунок 5. Прямая (1) и боковая (2) рентгенограммы краниовертебральной области пациента К.
По результатам контрольного рентгенологического обследования определяется окципитоспондилодез С0-С3-С4-С5-С6 выполненный системой Mountaineer. Затылочная часть системы фиксирована ниже наружного затылочного выступа, произведена винтовая фиксация цервикальной части в боковые массы С3, С4, С5, С6 по стандартным методикам, на уровне краниовертебрального перехода с целью усиления поперечной стабильности установлен коннектор.
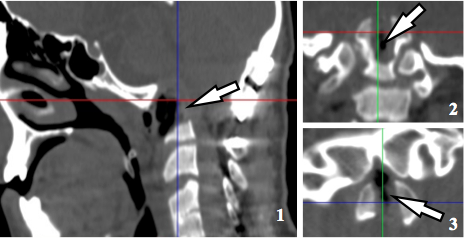
По результатам контрольного КТ исследования (рис.6) мальпозиции винтов затылочной пластины или винтов цервикальной части не выявлено.
|
31 |
Произведена резекция части зубовидного отростка, верхушки зубовидного отростка и чешуи затылочной кости. По результатам МРТ исследования (рис.7) выявлено:
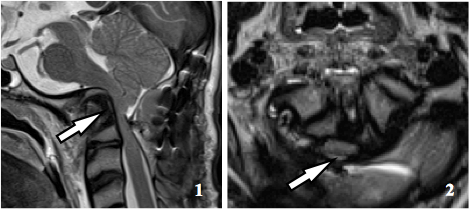
Рисунок 7. МРТ исследование (контроль): 1) сагиттальная томограмма на уровне середины зубовидного отростка С2 позвонка, отчетливо видна область хирургического вмешательства (стрелкой указано направление хирургического воздействия); 2) аксиальная томограмма на уровне хирургического вмешательства, стрелкой показана прослойка ликвора сзади от спинного мозга.
По МРТ на уровне операции визуализация затруднена из-за артефактов обусловленных установленной металлоконструкцией из-за чего трудно по сагиттальным томограммам оценить степень компрессии спинного мозга, однако наличие прослойки ликвора на аксиальных томограммах, подтверждает адекватность произведенной декомпрессии.
В дальнейшем лечение пациента происходило в отделение реанимации с постепенным восстановлением самостоятельного дыхания. В раннем послеоперационном периоде отмечалось некоторое нарастание неврологической симптоматики с прогрессированием степени тетрапареза. Однако с третьего дня отметилась стойкая тенденция к регрессу неврологических нарушений. С 4-х суток пациент активизирован, вертикализирован. На фоне продолжающегося лечения объем и сила движений у пациента нарастали. И с 7-х суток отмечено улучшение неврологического статуса, чем на дооперационном.
Пациент выписан с улучшением в неврологическом статусе.
Заключение: данная патология является крайне редкой патологией краниовертебрального перехода, ведет к грубой инвалидизации пациента, а без хирургического вмешательства и, вполне возможно, к летальному исходу. Существующие на настоящий момент времени виды хирургического вмешательства являются методами выбора для помощи пациентов с данной патологией.
























